

Overweeg je of plan je binnenkort een gastric bypass (Roux-en-Y)?
Op deze pagina vind je meer informatie over het ziektebeeld (obesitas), de voorbereiding, de ingreep zelf en het verloop nadien.
Obesitas is een chronische ziekte met een te grote vetopstapeling, die de gezondheid kan schaden (o.a. diabetes type 2, hart- en vaatziekten, slaapapneusyndroom). De graad van overgewicht wordt vaak ingeschat via de BMI (gewicht/ lengte²). Een BMI ≥30 verhoogt het gezondheidsrisico; bij BMI ≥40 spreekt men van morbide obesitas.
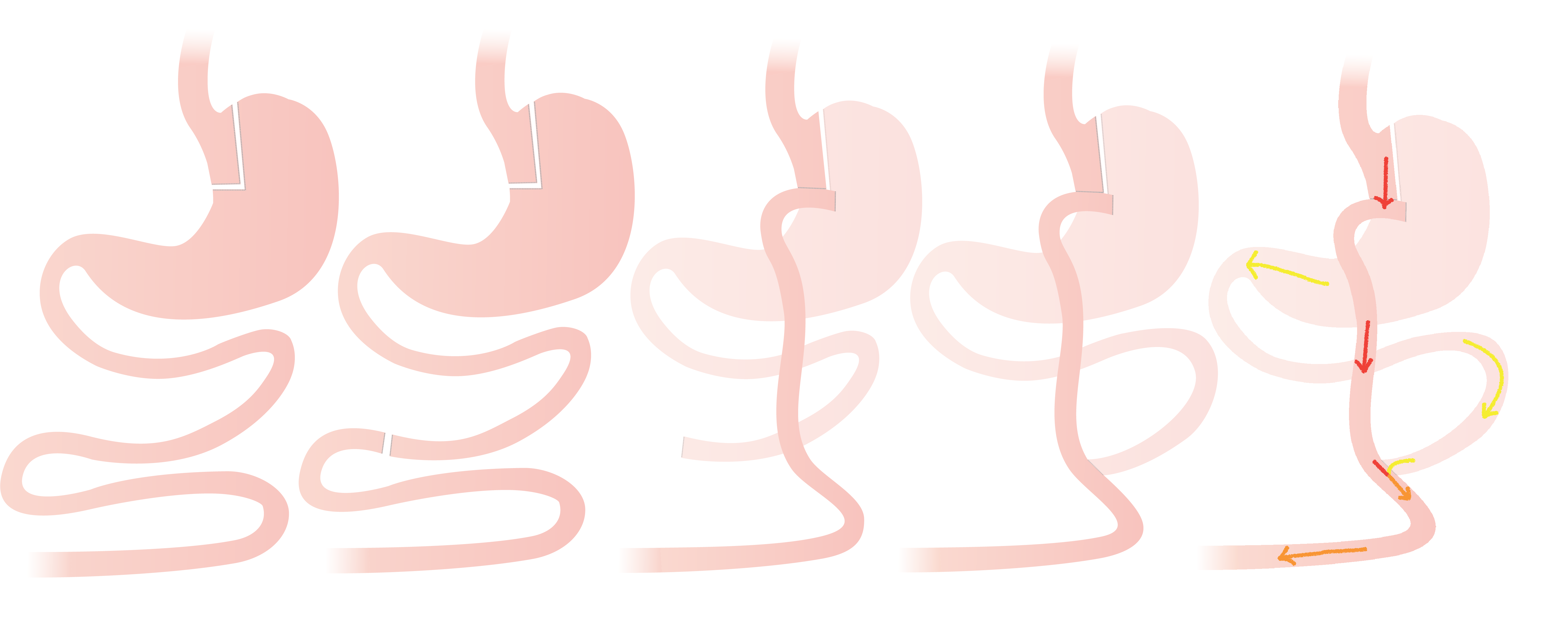
Een gastric bypass is een bariatrische ingreep waarbij een klein maagzakje wordt gemaakt dat rechtstreeks wordt aangesloten op de dunne darm. Het voedsel omzeilt zo een deel van de maag en de twaalfvingerige darm. Hierdoor eet en neem je minder op, wat tot duurzaam gewichtsverlies en verbetering van comorbiditeiten kan leiden. Een gezonde levensstijl blijft essentieel voor succes op lange termijn.

Multidisciplinaire screening: intake bij de chirurg (procedurekeuze), bloedafname, endocrinologie (hormonen/suiker & vitaminestatus), diëtetiek (pre- en postoperatief voedingsplan), psychologie (begeleiding en haalbare doelen), gastro-enterologie (gastroscopie met H. pylori-onderzoek) en zo nodig extra onderzoeken (echo abdomen, slaaponderzoek, slikfoto, cardioloog/pneumoloog/anesthesie).
Dieet: vaak 2–3 weken vooraf een (proteïne)dieet om leververvetting te verminderen en de laparoscopie te vergemakkelijken.
Medicatie: stem je medicatieschema af met je arts (bloedverdunners, diabetesmedicatie, allergieën). Meeste medicatie mag ‘s ochtends met een slokje water.
OSAS/CPAP: breng je CPAP-toestel mee bij opname.
Nuchter: volg de standaard nuchterheidsadviezen van het ziekenhuis.
De ingreep gebeurt onder algemene verdoving via laparoscopie. De buik wordt met CO₂ opgeblazen voor zicht en werkruimte. Er wordt een klein maagreservoir (pouch) gemaakt dat aansluit op een lis van de dunne darm; de omgeleide dunne darm wordt verderop opnieuw aangesloten (Roux-en-Y). Zo worden zowel restrictie als beperkte malabsorptie bekomen.
Na de ingreep wordt zo nodig een drain geplaatst; positiecontrole gebeurt standaard klinisch en volgens protocol. Tijdens de opname starten we ook tromboseprofylaxe en maagzuurremming.
Geen enkele ingreep is vrij van risico’s. Mogelijke (vroege/laattijdige) complicaties zijn o.a.: allergische reacties, bloeding, wondinfectie, longontsteking, longembolie, hartritmestoornissen, darmobstructie (verklevingen/interne herniatie), lekkage of fistel ter hoogte van de nietjeslijn, dehiscentie, ulcus of maagzweer, reflux, misselijkheid/braken, stenose van verbindingen, littekenbreuk, galstenen door snel gewichtsverlies, voedingstekorten, tijdelijk haarverlies, onvoldoende gewichtsverlies, botontkalking en psychologische problemen.
Wees er zich van bewust dat er een verhoogd risico op verslaving is bij overmatig alcohol gebruik na een gastric bypass operatie.
Dit overzicht is niet limitatief; bespreek je persoonlijke risico’s met je chirurg.
Je verblijft kort op de ontwaakzaal en gaat daarna naar de afdeling. Pijn en misselijkheid worden behandeld via infuus/medicatie. Schouderpijn is mogelijk door CO₂; dit verdwijnt spontaan.
De dag van de ingreep start je met slokjes water; de dag nadien wordt het postoperatieve dieet opgestart zoals vooraf met de diëtist besproken. Je krijgt een maagzuurremmer en tromboseprofylaxe. Vroege mobilisatie is sterk aangeraden.
Opnameduur: vaak 1-2 nachten, afhankelijk van herstel en pijn-/misselijkheidscontrole.
Documenten (brief huisarts, medicatie, eventuele thuiszorg, afwezigheidsattest, controle-afspraak) worden meegegeven.
Arbeid: doorgaans ±3 weken arbeidsongeschiktheid.
Wonden: onderhuids met resorbeerbare hechtingen. Waterafstotende pleister gebruiken voor douchen; bad/zwemmen vermijden tot genezing.
Medicatie: Maagbeschermer (minstens 3 maanden), trombose-injecties gedurende 10 dagen; verdere schema’s zoals voorgeschreven.
Activiteit: in beweging blijven; tillen >10 kg vermijden eerste 3 weken.
Voeding: kleine, eiwitrijke maaltijden; suikers en vet beperken; goed kauwen; eten/drinken scheiden (≥30 min). Hydratatie: streef 1,5 L/dag drinken.
Vitaminen/mineralen: opstart en schema volgens controle bij de chirurg/diëtist; regelmatige bloedcontroles (6-wekelijks/6-maandelijks in het eerste 2 jaar, daarna jaarlijks).
Vermijd NSAID’s (ibuprofen, diclofenac, …). Anticonceptiepil kan minder betrouwbaar zijn; overweeg alternatief. Zwangerschap afgeraden tot 18 maanden na de ingreep (en preoperatief zorgvuldig anticoncipiëren).
Kom ik in aanmerking?
Hoe dringend is de ingreep?
Moet ik nuchter zijn?
Wat gebeurt er tijdens de opname?
Wanneer mag ik terug eten en drinken?
Wanneer hervat ik sporten en supplementen?
Welke medicatie moet ik vermijden?
Zwangerschap & anticonceptie?