

Ondergaat u of een naaste binnenkort een navelbreukherstel?
Op deze pagina vindt u meer informatie over het ziektebeeld, de voorbereiding op de ingreep, meer uitleg over de operatie zelf en het verloop nadien.
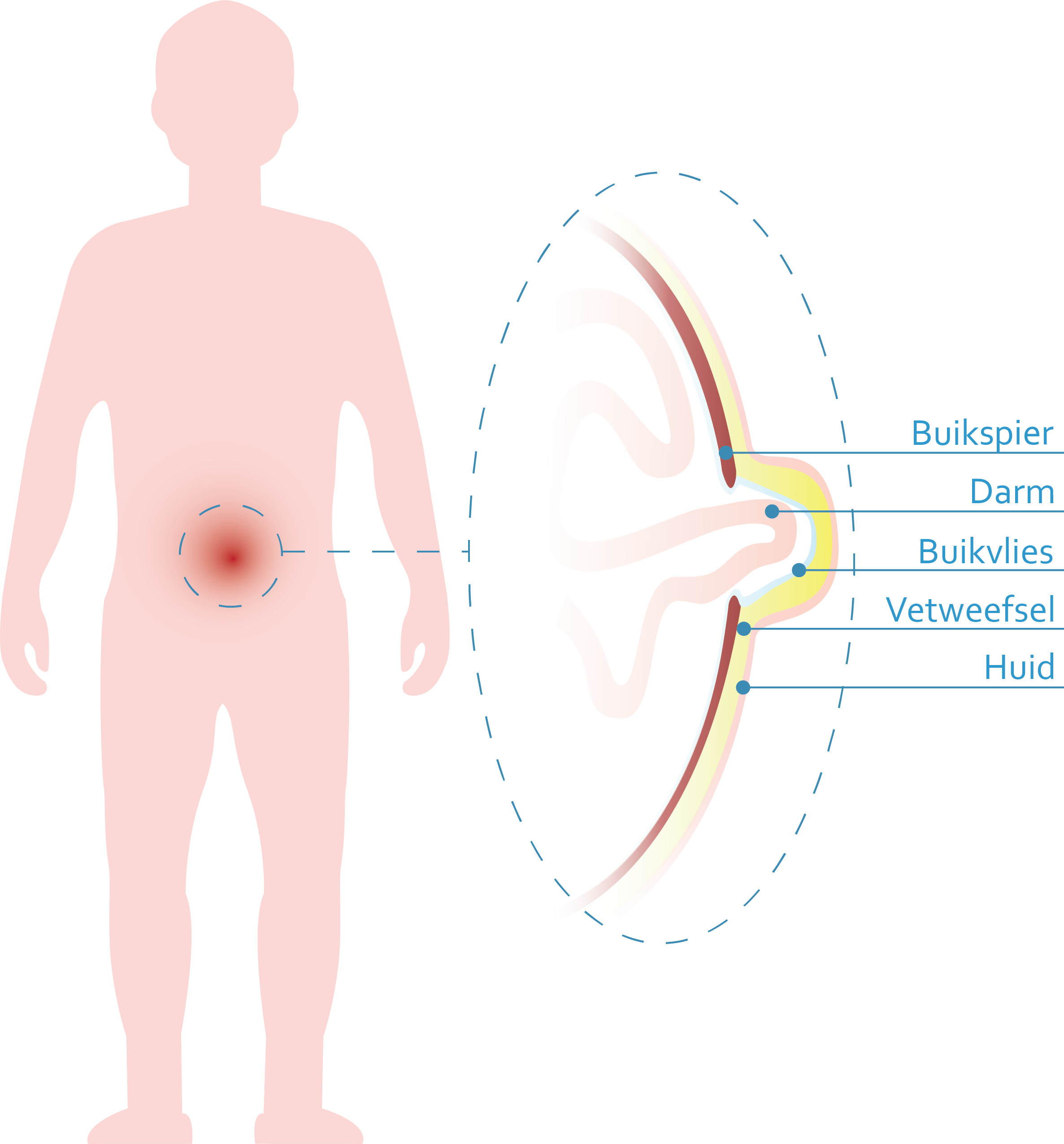
Een breuk of een hernia is een uitstulping van het buikvlies (breukzak) doorheen een opening of een defect in de buikwand (breukpoort). U kan dit best vergelijken met een beschadigde buitenband van een fiets: de binnenband (buikvlies) puilt uit door een gaatje in de buitenwand (buikwand), vooral als de druk te groot is. Daarom is een breuk het meest zichtbaar in rechtstaande houding of bij het persen (bv. hoesten of blazen op de hand). Ter hoogte van de navel noemt men dit een navelbreuk.
Een navelbreuk uit zich dan ook in de meeste gevallen als een - meestal pijnloze - zwelling in de navelstreek. Deze zwelling kan verdwijnen zodra u gaat liggen. Het is mogelijk dat de uitstulping (de breukzak) van het buikvlies een gedeelte van de buikinhoud (vetschort, darmen, ...) bevat. De darm kan ook in de breukopening geklemd raken. De zwelling is dan wél pijnlijk en verdwijnt niet meer vanzelf. De darm wordt afgesnoerd (obstructie). Een dringende ingreep is dan vereist.

De meeste navelbreukoperaties zijn niet dringend. Als er sprake is van inklemming van bijvoorbeeld een darm, dan kan een spoedoperatie noodzakelijk zijn.
In geval van een dringende ingreep zal je nuchter worden gehouden vanaf opname. Bij geplande ingrepen gelden het advies nuchter zijn voor een operatie.
Je dagelijks geneesmiddelengebruik wordt met jou besproken. Sommige geneesmiddelen dienen tijdelijk te worden stopgezet (bv. sommige bloedverdunners, diabetesmedicatie,…). Bij gebruik van bepaalde geneesmiddelen kan het nodig zijn om je vooraf aan de ingreep extra medicatie toe te dienen of om indien mogelijk de operatie tijdelijk uit te stellen. Is er iets onduidelijk of ben je niet zeker welke medicatie je mag innemen, vraag het dan op voorhand aan je chirurg of anesthesist.
Er is geen specifieke voorbereiding noodzakelijk. Je wordt preoperatief voorbereid in het ziekenhuis (bv. scheren van de buik, leegplassen voor de operatie).
De operatie gebeurt onder algemene verdoving.
De ingreep gebeurd ofwel door een incisie te maken aan de navel (open navelbreukherstel) ofwel met kleine incisies in de flank (robot- of laparoscopisch navelbreukherstel). Bij een robot- of laparoscopisch navelbreukherstel maakt de chirurg gebruik van kleine insneden, speciale instrumenten en een laparoscoop. Dit is een lange rechte buis met een videocamera en lichtbron in. Om zicht te hebben en de videocamera te kunnen inbrengen, wordt ruimte gecreëerd. Hiervoor wordt de buik opgeblazen met koolstofdioxide (CO2), wat een onschadelijk gas is.
Dit gas kan het middenrif na de operatie wel wat prikkelen en schouderpijn veroorzaken. Dit gaat meestal spontaan weg na enkele dagen of na inname van pijnstillers.
Wanneer de werkruimte is aangelegd, gebruikt de chirurg werkkanalen, d.w.z. holle kokertjes voorzien van kleppen, die het mogelijk maken het gas te behouden in de buik en die via kleine sneetjes van ongeveer 0,5 tot 1 cm in de buik gebracht worden. Via deze werkkanalen worden de videocamera en de chirurgische instrumenten binnengebracht.
Zo gebeurt de operatie “met gesloten buik” want uw chirurg hanteert de instrumenten langs de buitenzijde van uw buik, en volgt hij de operatie in de binnenzijde van de buik op een televisiescherm.
Twee voorbeelden van deze techniek zijn TARUP en eTEP. Bij de eerste gaat men via de binnenkant van de buikholte, bij de tweede techniek blijft men buiten het buikvlies. De ingrepen worden als evenwaardig beschouwd en de gekozen techniek hangt onder andere af van de voorkeur van de chirurg.
Bij een navelbreukoperatie wordt de inhoud van de buik en het buikvlies terug op hun plaats gelegd. Vervolgens wordt de opening in de buikwand gesloten met hechtingen. In de meeste gevallen plaatst de chirurg ook een 'netje'. Dit is een kunststof mesh die het litteken verstevigd en de kans op het ontstaan van een nieuwe navelbreuk minimaliseerd.
Geen enkele ingreep is vrij van risico's op verwikkelingen.
De ingreep zelf kan gecompliceerd worden door een reactie op medicatie, een thrombose, een bloeding, een infectie of orgaanletsel.
Verder zijn de typische risico’s voor een navelbreukoperatie:
• Blauwe verkleuring in het wondgebied, die kan uitzakken naar de onderbuik, is niet verontrustend en verdwijnt spontaan.
• De ontwikkeling van een seroom (ophoping van wondvocht in de holte achter gelaten door de navelbreuk). Dit lijkt op een recidief (nieuwe breuk), maar verdwijnt spontaan is eveneens niet verontrustend.
• Wondinfectie uit zich door zwelling, roodheid en pijn ter hoogte van de wonde. Een controle door de arts is dan noodzakelijk.
• Een slapend gevoel in de huid juist onder het litteken (dysesthesie) kan voorkomen.
• Het optreden van een chronische neuralgia (blijvende zenuwpijn), deze is zeldzaam en moeilijk te behandelen.
Dit overzicht is niet limitatief.
Na de operatie blijf je op de ontwaakzaal en zal je na de nodige controles overgebracht kunnen worden naar de verpleegeenheid.
Na de operatie kan je je nog wat moe en suf voelen. Dit is het gevolg van de verdoving die je kreeg tijdens de operatie.
Tijdens de operatie krijg je een infuus om het nodige vocht en de nodige medicatie toe te dienen. Het infuus blijft ter plaatse tot zolang nodig, afhankelijk van de nodige medicatie na de operatie en tot je opnieuw normaal kan/mag eten en drinken.
Na de operatie krijg je pijnstillers via het infuus. Mocht je nog pijn hebben, aarzel dan niet om extra pijnmedicatie te vragen aan de verpleegkundigen. Zij weten heel goed welke medicatie je mag krijgen en zorgen dat de maximale dosis niet wordt overschreden. Nadat het infuus is verwijderd, krijg je, indien nodig, pijnmedicatie in de vorm van pillen.
Verwittig de verpleegkundige indien je je misselijk voelt of moet braken. We dienen dan de nodige medicatie toe via het aanwezige infuus of in de vorm van pillen.
Na de operatie is het mogelijk dat je temperatuur verhoogd is. In overleg met de arts starten we, indien nodig, medicatie.
In overleg met de behandelende arts, kan jouw thuismedicatie terug opgestart worden.
Na de ingreep kan je doorgaans terug normaal eten en drinken.
Je blijft in bed tot je voldoende wakker bent. Een verpleegkundige begeleidt je, zodra je mag rechtstaan, naar het toilet. Als je voor de eerste maal opstaat, is het mogelijk dat je draaierig bent en verminderde kracht voelt in de benen. Pas als de verpleegkundige het veilig vindt, mag je alleen opstaan.
Het is van groot belang dat je regelmatig je benen beweegt en uit bed komt, dit om thrombose of flebitis te voorkomen.
De opnameduur is afhankelijk van de complexiteit van de operatie en toestand van de patiënt. De meeste navelbreukoperaties kunnen worden uitgevoerd in dagziekenhuis. Jouw arts beslist samen met jou wanneer je terug naar huis kan.
De ontslagpapieren (brief voor de huisarts, medicatie, eventuele thuiszorg, afwezigheidsattest, controle raadpleging) worden met jou besproken en meegegeven bij ontslag.
We raden een controle bij de huisarts aan, één week na de operatie. Dit ter controle van de wonden. De hechtingen zijn, ofwel resorbeerbaar en dienen dus niet verwijderd te worden, ofwel niet-resorbeerbaar en dienen dan volgens voorschrift van de behandelende arts verwijderd te worden meestal via de huisarts.
In sommige gevallen wordt ook een buikband aangemeten. Er wordt geadviseerd deze dag- en nacht te dragen tot aan de controleafspraak met uw chirurg.
Een controle bij de behandelende arts wordt gemaakt, meestal een drietal weken na de operatie. Hiervoor krijg je een afspraak mee.
Vermijd sporten en heffen van zware lasten (meer dan 10 kg) gedurende enkele weken (dit wordt met jou besproken). Licht huishoudelijk werk en wandelen is toegelaten, in beweging blijven is aangeraden.
Speciaal voedingsadvies is er niet.
Douchen mag mits het aanbrengen van waterafstotende verbandjes, een bad mag nadat de verbandjes verwijderd zijn en de wondjes volledig genezen zijn.
Vermijd directe zon of zonnebank op de littekens gedurende minstens 3 maanden (tot 12 maanden).
In geval van toenemende pijn of koorts >38°C contacteer je best de dienst abdominale heelkunde of je huisarts.
Gezien de ingreep onder narcose gebeurde mag u de eerste 24u niet alleen zijn, geen voertuig/wagen besturen en moet u onder begeleiding van een volwassene naar huis gaan.
Hoe dringend is de ingreep?
Moet ik nuchter zijn?
Welke medicatie mag ik innemen en welke niet?
Wat als ik zenuwachtig ben?
Specifieke voorbereiding
Ontwaken na de ingreep
Wat met pijn, misselijkheid of temperatuur?
Moet ik medicatie innemen?
Mag ik terug eten en drinken?
Kan ik snel terug uit bed?